Основная причина геморроя у детей – запоры, которые появляются чуть ли не с первого дня рождения малыша. У новорожденных такой недуг объясняется несовершенством ЖКТ и дисбактериозом кишечника. Развитие геморроя у детей школьного возраста происходит из-за несбалансированного питания. Протекает заболевание у малышей немного по-другому, чем у взрослых, и чревато оно серьезными негативными последствиями.
Показать всё
Причины
Принято считать, что такое проктологическое заболевание, как геморрой, появляется во взрослом возрасте. Но первые неприятные признаки иногда возникают уже в младенчестве, а яркая клиническая симптоматика развивается даже у подростков.
У детей младше 5 лет воспаление геморроидальных узлов часто проходит бессимптомно. Лишь иногда набухают шишки, если ребенок долго сидел на горшке или унитазе. Около ануса могут увеличиваться венозные сплетения.
Причины геморроя у малышей разных возрастов существенно отличаются.
У грудничков
Нередко увеличение геморроидальных узелков встречается у грудничков и связано оно с врожденным варикозным расширением сосудов прямой кишки. Выпячивание венозных сплетений в области ануса наблюдается сразу после рождения ребенка, когда младенец какает, плачет или просто напрягается.
Кроме того, геморрой у детей до года возникает по следующим причинам:
- 1. Проблемы с опорожнением кишечника. Если ребенок питается материнским молоком, то частота дефекаций должна быть до 7 раз в день. Другие варианты также допустимы, но необходимо следить за тем, чтобы малыш нормально чувствовал себя, не плакал, а газы отходили хорошо.
- 2. Нарушение кишечной микрофлоры (дисбактериоз). Если у малыша в ЖКТ преобладают патогенные микроорганизмы, то вероятность запоров значительно увеличивается.
- 3. Кишечные колики. Болезненные ощущения в области живота заставляют малыша постоянно кричать и плакать. В результате грудничок напрягается, давление в органах брюшины повышается, увеличивается приток крови к области прямой кишки и появляются геморроидальные шишки.
- 4. Стимулирование опорожнения кишечника. Когда новорожденному в анальное отверстие вставляют газоотводную трубку, градусник или клизму, то происходит стимулирование прямой кишки и опорожнение кишечника. К венозным сплетениям приливает кровь, провоцируя появление геморроидальных шишек.

От 1 года до 3 лет
Главная причина геморроя у детей в 1–3 года, по мнению доктора Комаровского, – запор. Возникает он из-за неправильного рациона, в котором преобладает мясо (белок) и не хватает фруктов и овощей. Сформировавшийся твердый кал травмирует слизистую прямой кишки, а длительное натуживание способствует притоку крови к прианальной области, из-за чего и появляются геморроидальные шишки.
Довольно часто недуг возникает у ребенка в 2 года, когда его приучают ходить в туалет на горшок. Малыш вынужден долго и сильно тужиться, в результате чего тазовые вены переполняются кровью, создавая предпосылки для появления геморроидальных узлов.

С 3 до 10 лет
Геморрой у ребенка в 3 года и старше возникает по следующим причинам:
- 1. Низкая активность. Если малыш слишком долго находится в положении сидя за просмотром мультфильмов на телевизоре или компьютере, то развивается гиподинамия. В результате кровь начинает переполнять венозные сплетения заднепроходного канала.
- 2. Доброкачественные новообразования. Появляющиеся в заднем проходе полипы могут перекрыть просвет прямой кишки, из-за чего возникает местная венозная недостаточность.
- 3. Несбалансированный рацион. Родители часто дают детям старше 4 лет солености, полуфабрикаты, копчености, чипсы, газированные напитки, магазинные соусы. При этом в меню наблюдается нехватка овощей, фруктов и круп. Это приводит к воспалению геморроидальных узлов.
Чтобы выяснить источник заболевания, нужно обратиться к хирургу или проктологу.
У подростков
Геморрой у подростков обычно возникает по тем же причинам, что и у детей младшего возраста. Несбалансированное питание, низкая двигательная активность, перекусы на бегу – все это провоцирует запоры и, как следствие, геморрой.
Некоторые тинейджеры начинают очень рано, в 12–13 лет, увлекаться алкогольными напитками, которые стимулируют приток крови к тазовой области. Употребление спиртного в сочетании с несбалансированным питанием и гиподинамией провоцирует геморрой.
Симптомы
Признаки геморроя зависят от стадии его развития.
Симптомы на первой стадии следующие:
- жжение;
- чувство уплотнения в прямой кишке.
Усиливаются неприятные ощущения после дефекации. У новорожденных могут наблюдаться в кале прожилки крови.
На второй стадии заболевания появляется боль. Происходит увеличение и уплотнение геморроидальных узлов. После дефекации или длительного сидения на горшке они выпадают из прямой кишки, а затем самостоятельно втягиваются обратно. При этом может сочиться кровь, раздражая кожные покровы около ануса, из-за чего появляются опрелости, зуд, высыпания.
Для третьей стадии характерно еще большее увеличение узлов, выпячивание их наружу не только при дефекации, но и во время физических нагрузок, поднятия тяжестей, занятий спортом. Боль не дает ребенку нормально сидеть, лежать на спине и даже бегать. Такая стадия опасна тем, что могут развиться осложнения, поэтому нельзя откладывать визит к врачу.
Самая тяжелая стадия – четвертая, которая отличается сильным кровотечением, выпадением узлов и большой вероятностью развития различных осложнений:
- некроза (отмирания тканей);
- тромбоза;
- паракротита (воспаления подкожной клетчатки около прямой кишки);
- ущемления геморроидальных узлов.
Лечение
Геморрой без лечения не проходит. При появлении первых признаков недуга у детей следует обратиться за медицинской помощью. На начальной стадии болезнь можно устранить лекарственными препаратами.
Геморрой последних стадий обычно лечится хирургическим способом, так как использование медикаментозных средств в этом случае не приносит должного эффекта. Чаще всего операция проводится детям старшего школьного возраста. Малоинвазивные способы не предусматривают разрезания тканей и наложения швов, а послеоперационный период короткий.
В самом начале развития заболевания используют лекарственные средства, но также важно соблюдать определенные правила:
- подмывать ребенка слабым раствором марганцовки после каждого опорожнения кишечника;
- купать малыша в отварах трав (череды, ромашки) или применять сидячие ванночки с ними;
- кожу вокруг анального отверстия обрабатывать детским кремом, смешав его с эфирным маслом пихты в соотношении 1:1.
Врач может назначить для лечения геморроя у детей в домашних условиях следующие препараты:
Название и фото средства Лекарственная форма Действие Прокто-Гливенол

Мазь Быстро помогает снять воспаление и уменьшить боль при дефекации 
Мазь, суппозитории Способствуют быстрому заживлению трещин и восстановлению сосудов Гепариновая мазь

Мазь Обезболивает и способствует рассасыванию тромбов, которые развиваются в воспаленных геморроидальных узелках Мазь Вишневского

Мазь Заживляет трещины, устраняет отечность, облегчает стул 
Суппозитории Снимают зуд и воспаление, избавляют от болевых ощущений, быстро заживляют трещины Иммунтил

Суппозитории Устраняют кровотечение, снимают воспаление, уничтожают микробов, восстанавливают клеточный метаболизм 
Суппозитории Входящий в состав свечей прополис помогает быстро устранить боль и зуд, снять отечность Народные средства
Народные средства лечения геморроя следует применять только в качестве дополнительных мер терапии:
- 1. Зверобой на масле. Соцветия (50 г) заливают 0,5 литра растительного масла и настаивают в течение 3 недель. Аппликации из масляной настойки применяют при наружном геморрое или в случае обострения внутреннего.
- 2. Свечи с медом и алоэ. Листок растения старше двух лет кладут на несколько дней в холодильник. Потом его разминают, делая кашицу, заворачивают в марлю и формируют свечки. Их обмакивают в меде и используют как ректальные суппозитории.
- 3. Микроклизмы с маслами облепихи или шиповника. 100 мл лечебного масла нагревают до 38 градусов, затем набирают его клизмой и вводят в анус малыша. Благодаря этому заживляются трещинки и облегчается процесс дефекации.
- 4. Паровая ванночка с ромашкой. 2 ст. л. сырья засыпают в ванночку и заливают 0,5 л кипятка. Через 10 минут ребенка сажают попой над емкостью так, чтобы прианальная область не касалась воды. Ноги укутывают теплым покрывалом. Длится процедура 6 минут.
Детский геморрой? Многие родители, услышав подобный диагноз, начинают сомневаться в компетентности врача. Ведь сложилось мнение, что увеличение и – сугубо взрослая проблема.
Однако страдать от неприятных симптомов может и подросток, и малыш в 5 лет, и даже новорожденный. Причём протекает заболевание немного по-другому, нежели во взрослом возрасте, да и причины возникновения патологического процесса иные.
Учитывая тот факт, что болезнь чревата серьёзнейшими негативными последствиями, родителям необходимо иметь представление, как лечить геморрой у ребенка.
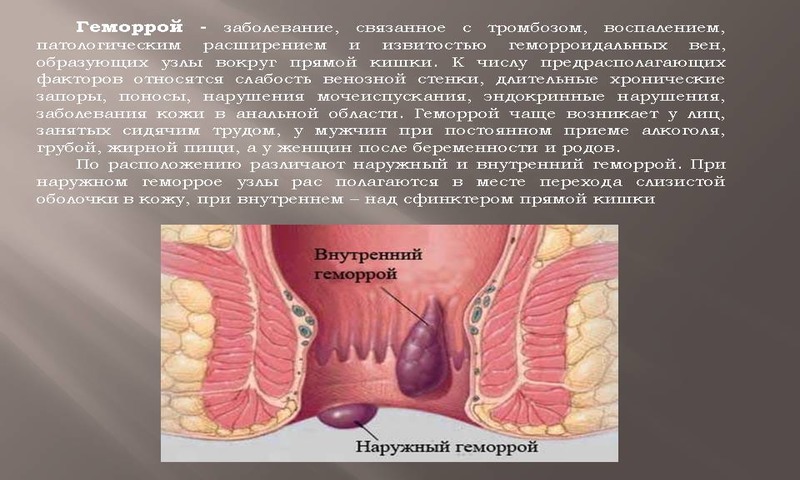
Бывает ли геморрой в детском возрасте?
Итак, считается, что геморрой – проктологическое заболевание, чаще всего диагностируемое в возрасте 25-65 лет. Однако первые неприятные признаки могут возникнуть уже в младенчестве, а более яркая клиническая симптоматика разовьётся у подростков.
У малышей младше 5 лет воспаление геморроидальных узлов вообще может проходить бессимптомно. Лишь изредка шишки могут набухать после длительного сидения на горшке либо унитазе. Иногда увеличиваются венозные сплетенья около ануса.
Поскольку маленький ребёнок не в состоянии озвучить жалобы, а признаки недуга немного смазанные, и сделать окончательное заключение достаточно непросто. Тем более что фото наружного геморроя у детей несколько отличается от внешних симптомов этого заболевания у людей старшего возраста.
Отсюда и некоторая путаница:
- воспаление скоплений вен не отличают от выпадения прямой кишки;
- увеличенный узел принимают за кисту в прианальной области.
В любом случае необходимо при любом подозрении на геморрой у ребёнка записаться на приём к доктору, чтобы подтвердить или развеять сомнения и получить должное лечение.
Причины геморроя у ребёнка
Факторы, провоцирующие увеличение и воспаление геморроидальных узелков у ребятишек, отличаются от причин возникновения геморроя у взрослого человека.
Более того, при установлении вероятного «провокатора» болезни необходимо учитывать возраст ребёнка – у малыша 5 года и 5 месяца жизни причины заболевания существенно разнятся.
1. У новорождённых и грудничков
Может ли быть ? К сожалению, да. У малышей в первый месяц жизни геморрой может возникнуть из-за врождённого варикозного расширения сосудов прямой кишки. Это состояние начинает проявляться сразу появления крохи на свет.
Когда младенец плачет, какает или просто напрягается, отмечаются выпячивание венозных сплетений в районе окончания прямой кишки.
Помимо этого, факторами возникновения геморроя у грудничка бывают:
- Проблемы с опорожнением кишечника. Нормальный режим дефекации для новорождённого, которого вскармливают грудным молоком, – от 1 раза в 5 суток до 7 раз за день. Все крайние и промежуточные варианты вполне допустимы, однако важно отслеживать, чтобы ребёнок хорошо себя чувствовал, не плакал, а газики отходили нормально.
- Дисбактериоз, или нарушение кишечной микрофлоры. В случае преобладания патогенных микроорганизмов в ЖКТ малыша увеличивается вероятность запоров, поражения слизистой оболочки прямой кишки.
- Кишечные колики. Надувшийся животик провоцирует болезненные ощущения, в результате чего ребёнок постоянно плачет и кричит. Это приводит к натуживанию, повышению давления в органах брюшины, подтоку крови к области прямой кишки. Подобные проблемы и вызывают возникновение геморроидальных шишек у маленьких детей.
- Стимулирование опорожнения кишечника. Всякий раз, когда ребёнку в анальную трубку вставляют градусники, газоотводную трубку либо клизму, случается стимулирование этой области и опорожнение кишечника. В результате к венозным сплетеньям начинает приливать кровь, что провоцирует развитие геморроидальных шишек.
2. У ребёнка от годика до 3 лет
Главная причина возникновения проктологических болезней у годовалого ребенка или малыша 2 года жизни – запор. Трудности с опорожнением кишечника провоцирует неправильный рацион, в котором преобладают содержащие белки продукты (мясо) и отмечается недостаток овощей и фруктов.
Сформировавшийся твёрдый кал начинает травмировать слизистую прямой кишки, а длительное натуживание провоцирует приток крови к прианальной области, вследствие чего и начинается патогенный процесс.
Нередко заболевание возникает у ребёнка в 1 год или в возрасте 2 лет, когда происходит обучение горшечному навыку. Из-за продолжительного сидения на горшке возникает застой крови и расширение венозных сплетений.

3. У ребёнка от 3 до 10 лет
Геморрой у ребенка 3 года жизни и старше возникает по следующим распространённым в последнее время причинам:
- Низкая подвижность. Из-за чрезмерного увлечения компьютерными игрушками, телевизионными передачами и просмотром мультиков начинается гиподинамия, в результате которой кровь переполняет венозные сплетенья заднепроходного канала.
- Доброкачественные новообразования. Полипы, возникающие в заднем проходе, в итоге перекрывают просвет прямой кишки и приводят к местной венозной недостаточности.
- Несбалансированный рацион. Современные ребятишки 4 года жизни и постарше всё чаще питаются копчёностями, солёностями, полуфабрикатами, употребляют огромное количество газировки, чипсов, магазинных соусов. Напротив, в их меню не хватает круп и плодов. Всё это в итоге и провоцирует воспаление геморроидальных узелков.
- Инфекции кишечника. Инфекционно-воспалительные заболевания пищеварительного тракта, сопровождающиеся запором и разнесением патогенных бактерий по всему кишечнику, травмируют слизистую, истончают сосудистые стенки и способствуют заражению.
4. У подростков
У молодых людей проктологическое заболевание имеет те же причины, что и у детей 3 года жизни и одновременно у старшего поколения. Низкая подвижность, несбалансированное питание, а то и обычные перекусы на бегу – всё это приводит к запорам и, как следствие, к геморрою.
Некоторые тинейджеры, кроме того, чрезмерно рано начинают увлекаться табакокурением и алкогольными напитками. Подобные вредные привычки существенно увеличивают риск образования проктологического недуга.
Важно! Вот и доктор Комаровский убеждает родителей внимательно следить за опорожнением кишечника у ребёнка. Постоянные запоры – крайне серьёзный симптом, и чем младше дети, тем более тяжёлые последствия возможны, если вовремя не нормализовать состояние малыша.
Как выглядит геморрой у детей?

Лишь примерно с 4 лет малыш в состоянии рассказать взрослому, что его тревожат:
- болезненность при дефекации;
- зудящие ощущения;
- «помеха» в заднем проходе.
Геморрой у детей сопровождают симптомы выхода геморроидальных узелков во время потуг и втягивания обратно после акта дефекации. Если при недуге образовались анальные трещинки, то в кале либо на туалетной бумаге появляется кровь.
У ребенка 2 лет и старше могут проявляться тромбозы геморроидальных узелков – серьёзнейшие осложнения заболевания. К счастью, возникают они крайне редко, однако причиняют малышу нестерпимую боль.
Образование таких признаков должно стимулировать родителей к обязательному посещению проктолога. Это необходимо не только для избавления от негативной симптоматики, но и для дифференцирования геморроя от прочих серьёзных патологий – выпадения прямой кишки либо опухоли.
Диагностические процедуры
Диагностирование геморроя в раннем либо подростковом возрасте доктор начинает с опроса ребёнка (взрослых, если пациент слишком мал) и его осмотра.
Если появляется подозрение на геморроидальные узлы, специалист предлагает пройти определённые диагностические мероприятия:
- Общий анализ крови – позволяет обнаружить кровопотерю, характерную для выделения крови вместе с каловыми массами. Результаты обследования показывают низкое количество гемоглобина.
- Изучение каловых масс – предназначено для обнаружения крови при актах дефекации.
- Пальпация заднепроходного канала – ещё одна обязательная процедура, позволяющая установить геморрой у ребенка. Должна проводиться в присутствии родителей.
- Ректороманоскопия – изучение слизистой заднего прохода при помощи особого приспособления, который оснащён микроскопичной камерой. Процедура не очень приятная, но безболезненная.
Перед инструментальными методами диагностики важно очистить прямую кишку ребёнка небольшой клизмой, а потом поставить газоотводную трубку. Такие процедуры проводят дважды: за несколько часов до обследования и непосредственно перед ним.
Как вылечить геморрой у ребёнка?
Лечение геморроя у детей проводится лишь после подтверждения диагноза проктологом и подбором правильных фармацевтических препаратов. Это важнейшее условие для успешной терапии.
В самом начале недуг поддаётся терапевтическим действиям, но родителям крайне важно соблюдать определённые правила:
- Лечить детский геморрой во многом бесполезно, если позволять ребёнку расчёсывать задний проход и разносить тем самым возможную инфекцию.
- Если у ребенка геморрой, требуется обязательное соблюдение гигиенических процедур, например, после акта дефекации необходимо подмывать прианальную область у малыша, а туалетную бумагу следует заменить специальными салфетками.
- Важно составлять суточное меню так, чтобы в нём присутствовали продукты с клетчаткой (крупы, овощи, фрукты), потребуется также достаточный объём жидкости – водичка, соки, компоты из сухофруктов.
- Физкультурные упражнения положительно влияют на циркуляцию крови в венозных скопленьях в прямой кишке, большая активность поможет, даже если крохе всего 1 месяц от роду.
Если возник детский геморрой, то лечение чаще всего проводится с помощью лекарственных средств местного действия либо народными рецептами. Операции назначают крайне редко и лишь при тяжёлых формах недуга.
Медикаментозное лечение
К сожалению, в настоящее время не существует специальных лекарственных средств, которые были бы разработаны специально для терапии увеличенных геморроидальных узелков у малышей.
Что делать, если от геморроя страдает 4-летний ребёнок или младенец в возрасте 1 месяца?
Необходимо обратиться к специалисту, который назначит «взрослые» медикаменты, но в детской дозировке. Это может быть мазь либо ректальные суппозитории.
Мази для терапии детского геморроя
Не каждая мазь от геморроя разрешена юным пациентам. К примеру, Проктоседил можно назначать только с подросткового возраста, новорождённым он противопоказан.
Лечащий доктор может назначить следующие мазевые средства для ребёнка:
- Прокто-Гливенол. Препарат способен быстро снять воспалительные процессы, уменьшить болезненность при дефекации.
- Релиф. Это натуральные медикаменты, которые способствуют быстро заживлению трещинок и восстановлению сосудов.
- Гепариновая мазь. Обезболивает и способствует рассасыванию тромбов, развивающихся в воспалённых геморроидальных узелках.
Ректальные суппозитории
Суппозитории от геморроя для детей подбираются из расчёта массы тела.
Чаще всего детям назначают суппозитории с маслом облепихи. Её плоды отличаются противовоспалительным действием, заживляют ранки, снижают отёчность.
А вот гомеопатические препараты следует использовать крайне осторожно, поскольку довольно-таки часто у детей возникают аллергические реакции после их применения.
С 12 лет геморрой можно лечить с помощью свечей Релиф. В некоторых ситуациях их назначают и раньше указанного возраста, однако принимать это решение должен специалист-проктолог после внимательного обследования ребёнка.
Народные рецепты
Нетрадиционная медицина не противопоказана в детском возрасте. Медики нередко рекомендуют родителям использовать при домашней терапии некоторые народные рецепты.
- Детский крем. Геморрой как недуг, часто сопровождающийся сухостью кожи, можно подлечивать с помощью детского крема. Это средство содержит витаминно-минеральный комплекс, пантенол, масло какао. Препарат избавляет от неприятных ощущений, смягчает сухую кожу.
- Сидячие ванночки. Чем лечить геморрой у малыша? Сидячими ванночками, в которых присутствуют настои лечебных растений: ноготков, ромашки, дубовой коры. Готовить их довольно-таки просто – 1 столовую ложку смеси заливают 200 мл кипятка, накрывают и дают настояться 60 минут. Затем средство процеживают и заливают в ёмкость. Важно следить за температурой воды – она не должна превышать 36-38 градусов. Принимают ванночки в течение 5 суток по 7 минут.
- Паровая ванночка с ромашкой. Несколько столовых ложек растения засыпают в таз и заливают полулитром кипятка, накрывают и ждут 10 минут. Затем ребёнка садят попой на тазик (нужно следить, чтобы прианальная область не соприкасалась с водой) и укутывают детские ножки тёплым покрывалом. Длительность процедуры – 6 минут.
- Профилактика запора. Для этого родителям необходимо наладить питание, включив в рацион блюда, обогащённые клетчаткой и грубыми волокнами. Ребёнку важно кушать больше цельнозернового хлеба, плоды, отруби. Эти продукты активизируют работу ЖКТ, предотвращая скопление кала и его затвердевание.
- Дробность питания. Второй совет – малыш должен кушать часто и маленькими порциями. Кроме того, подростков и школьников необходимо отучать от сухих перекусов и фаст-фуда.
- Оптимальный объём жидкости. Нужно следить, чтобы ребёнок употреблял достаточный объём воды. Именно воды, а не газировки и прочих сладких напитков. Также следует приучать детей пить после сна натощак 100 мл чистой воды для «запуска» работы кишечника.
- Правильная дефекация. Крайне важно приучить ребёнка опорожнять кишечник правильно. Не нужно тужиться во всю мочь, напрягая геморроидальные узлы. Дети должны испражняться быстро, без долгих потуг и продолжительного высиживания в уборной.
- Удобный горшок. Полуторагодовалому малышу (да и в три года совет актуален) необходимо приобретать удобные ночные вазы, чтобы обеспечить комфорт при дефекации.
- Обмывание ануса. Это гигиеническое мероприятие понижает сосудистый тонус, способствует оттоку венозной крови. После каждого испражнения ребёнка необходимо учить подмываться водой комнатной температуры.
- Подвижность. Родительская задача – объяснить детям важность физических упражнений, большей активности, подвижных игр, катания на роликах, например. Можно записать ребёнка в спортивную секцию, только не в ту, где необходимо поднимать тяжести.
- Отслеживание детского веса. Важно понимать, что у полного ребёнка риск заполучить увеличение и воспаление геморроидальных узелков значительно выше, чем у подростка с нормальными весовыми показателями.
Профилактические мероприятия
Геморрой у подростков, детей проще предупредить, чем потом долго и упорно бороться с этим неприятным заболеванием. Предупреждение недуга состоит из налаживания дефекации, соблюдение оптимального режима питания.
Если у ребёнка обнаружено врождённое расширение венозных сплетений, расположенных в прямой кишке, необходимо регулярно наблюдаться у доктора с самого рождения либо со времени установления диагноза.
Невзирая на редкость заболевания в юном возрасте, каждому родителю следует знать, как лечить геморрой у детей. Кроме того, если взрослые будут выполнять все рекомендации по профилактике недуга, малыша можно уберечь от развития этого патологического процесса. При появлении тревожных признаков нужно проконсультироваться с проктологом, который точно установит диагноз и назначит необходимый терапевтический курс.
Бывает ли геморрой у детей? Конечно! Это недуг, который требует тщательной диагностики и лечения на ранних стадиях развития.
Детский проктолог поможет быстро выявить проктологические заболевания
В детстве малыши болеют различными заболеваниями. Может ли быть геморрой у детей, знают далеко не все родители. А тем временем врачи указывают, что данное заболевания прямой кишки чаще стали диагностировать именно у маленьких пациентов.
Симптомы болезни
Геморрой у детей чаще протекает бессимптомно. Лишь особые случаи доставляют ребенку дискомфорт при опорожнении кишечника.
Иногда мамочки могут заметить такие признаки у ребенка:
- Выпячивание узелков из ануса при потугах;
- Плач ребенка во время испражнения;
- Кровянистые выделения в кале;
- Повышение температуры тела.

Постоянный плач при опорожнении должны насторожить!
Дети постарше уже могут самостоятельно озвучить, что их беспокоит.
Свое состояние они могут описать так:
- Зуд или жжение у анального прохода;
- Боль при дефекации;
- Ощущение покалывания в попе;
- Ощущение инородного тела в заднем проходе.
Если такие симптомы геморроя у детей дают о себе знать, не стоит откладывать визит к врачу.
Только доктор может поставить правильный диагноз. Часто бывает, что вышеперечисленные проявления могут быть признаками другого заболевания. Например, кисты или опухоли прямой кишки.
Как выглядит заболевание — фото
Причины появления
Основные причины геморроя у детей:

Диагностика болезни

Ранняя диагностика поможет избежать серьезных осложнений
У ребенка геморрой, что делать? При подозрении на заболевание прямой кишки мама обязательно должна показать ребенка детскому хирургу или проктологу. Тот выслушивает жалобы и внешне осматривает задний проход крохи. Предлагает посидеть на горшке некоторое время и потужиться.
Если речь идет о детях постарше (от 5 лет), то доктор может прибегнуть к дополнительным методам исследования: пальпации и ректороманоскопии.
Если после диагностики выявлен геморрой, лечение должен назначать врач-проктолог!
Врач может провести собственные анализы, осмотреть анальный канал, прощупать стенку. Специалист напишет схему терапии как вылечить геморрой у ребенка в каждом индивидуальном случае.
Методы лечения патологии
 Прежде чем начать лечить это заболевание, доктор должен определить причину его возникновения. Поэтому дополнительно он направляет больного ребенка на консультацию к педиатру или гастроэнтерологу.
Прежде чем начать лечить это заболевание, доктор должен определить причину его возникновения. Поэтому дополнительно он направляет больного ребенка на консультацию к педиатру или гастроэнтерологу.
Лечение геморроя у детей хирургической операцией и малоинвазивными средствами не проводится.
Для малышей применяются только консервативные методики, к которым относятся:
- Свечи, кремы, гели, мази
- Соблюдение специальной диеты
- Правильная гигиена половых органов
- Массаж
Свечи и мази
Как лечить медикаментозными средствами? Детских препаратов от геморроя не существует. Поэтому специалисты назначают обычные ректальные свечи и мази, только в меньшей дозировке.

Противовоспалительные мази и дозировку лучше согласовать с врачом
Среди разрешенных средств лечения и профилактики геморроя у детей можно использовать такие суппозитории и мази, как «Релиф», «Гепатромбин Г», «Гикор прокто», свечи с облепиховым маслом.
Ни в коем случае не применяйте ректальные свечи без консультации специалиста.
Диета у ребенка
Если ребенок находится на грудном вскармливании, то мамочка должна правильно питаться. Это исключит запоры и улучшит пищеварение.
Деткам постарше для облегчения состояния при геморрое и нормализации стула необходимо придерживаться таких правил питания:

Правильное питание снизит риск запоров у ребенка
- Употреблять продукты, богатые клетчаткой. Полезны свежие овощи и фрукты, хлеб ржаной, каши.
- Обильное питье – залог успешного испражнения.
- Исключить те продукты, которые задерживают процесс опорожнения кишечника. Это картофельное пюре, кисель, макароны, рис, черный чай.
Родители должны приучить ребенка питаться по режиму. Если малыш научится кушать по времени, то сможет наладить работу ЖКТ, приучить свой организм к дефекации в определенное время.
ВАЖНО! Для ликвидации запоров и стимулирования работы кишечника ребенку нужно по утрам натощак выпивать полстакана прохладной воды.
Гигиена анального отверстия
Родители должны приучить чадо к одномоментному акту дефекации, чтобы тот не засиживался на унитазе. А после испражнения обязательно обмывать анальное отверстие теплой водой. Именно подмывания способствуют повышению тонуса сосудов, уменьшению застойных процессов в венах.
Массаж
Их проводят только детям старше 12 лет. Выполняет лечебный массаж специалист. С помощью специального резинового наконечника, смазанного вазелином, врач вводит указательный палец в анальное отверстие больного ребенка. Осторожно выполняет пальцем массирующие движения. Это способствует быстрому рассасыванию геморроидальных шишек.
Народные методы лечения

Народные методы лечения геморроя у детей включают:
- Ванночки и клизмы
- Примочки
- Микроклизмы
Для лечения геморроя у детей с 3 лет врачи нередко назначают теплые сидячие ванночки с марганцовкой (с очень слабым раствором). Также полезно сидеть в ванночках на основе лекарственных трав. Например, ромашка, календула, череда, чабрец. Эти растения обладают противовоспалительным эффектом, убирают зуд и жжение в анальной области.
 Ставить клизму маленьким детям при диагнозе «Геморроидальная болезнь» запрещается. Это чревато осложнениями и травмами со стороны слизистой прямой кишки и ануса. Допускаются только спринцевания из масла облепихи или шиповника.
Ставить клизму маленьким детям при диагнозе «Геморроидальная болезнь» запрещается. Это чревато осложнениями и травмами со стороны слизистой прямой кишки и ануса. Допускаются только спринцевания из масла облепихи или шиповника.
Примочки тоже используют для лечения заболевания у детей. Действительно эффективная примочка, это марля, смоченная в отваре из земляники. Ее прикладывают к больному месту на несколько минут. Вместо земляники может подойти протертая рябина, свекла или морковь. Они оказывают успокаивающее действие.
ВАЖНО! Прибегать к помощи народных методов лечения геморроя у детей можно только после консультации у специалиста.
Профилактика развития
В связи с тем, что причин появления опасного недуга у ребенка может быть несколько, родители должны заблаговременно подумать о профилактике этого заболевания.
Профилактика геморроя у детей включает:
Правильное питание (богатое полезными продуктами, принятие пищи по часам).
Активный образ жизни. Чаще гуляйте с ребенком на улице. Когда он подрастет – запишите его на спортивную секцию, танцы, плаванье.
Соблюдение правил личной гигиены и их контроль со стороны родителей.
Контроль веса ребенка. Малыш не должен переедать. Чрезмерно упитанный ребенок рискует заработать проблемы в прямой кишке.
Неограниченное питье.
Нельзя допускать появления дисбактериоза. Для этого мать должна давать малышу параллельно с антибиотиками и лактобактерии.
Вывод. В лечении детского геморроя главное – это выяснить причину появления заболевания и вовремя обратиться к врачу. Также важна профилактика болезни, направленная на недопущение появления рецидивов. Если родители вовремя спохватятся и лечение будет проведено качественно и в срок, то в будущем рецидивы будут исключены.
Популярные вопросы
Бывает ли геморрой у совсем маленьких детей? Да, патология может проявляться сразу после рождения.
Какой врач лечит геморрой у детей? Лучше показаться врачу-проктологу. Если такой отсутствует хирургу.
Артериальное давление (АД) – это давление, оказываемое кровью на стенки артерий. Его величина указывается в виде дроби, в которой первая цифра характеризует давление крови в момент сокращения сердца (систолы) – систолическое, а вторая указывает величину давления в момент расслабления сердца (диастолы) – диастолическое артериальное давление. Показатели АД измеряются в миллиметрах ртутного столба, так как изначально давление измеряли с помощью ртутных тонометров.
Данный параметр является одним из важнейших, характеризующих качество функционирования организма. Нередко во время беременности женщины впервые сталкиваются с проблемой повышения артериального давления, что может представлять опасность как для будущей мамы, так и для плода.
При повышении артериального давления могут появиться:
- головная боль (ее сила будет прямо пропорциональна уровню АД);
- головокружение;
- шум в ушах;
- чувство давления на глаза;
- общая слабость;
- тошнота и рвота;
- покраснение лица и области груди либо появление красных пятен на лице;
- мелькание «мушек» перед глазами.
Коварство повышенного артериального давления при беременности заключается в том, что в некоторых случаях даже при высоких цифрах АД пациентка не ощущает никаких патологических симптомов, чувствует себя нормально, продолжает обычную повседневную деятельность. Высокое артериальное давление выявляется случайно, при очередной явке в женскую консультацию. Отсутствие клинических проявлений повышенного АД не исключает развития тяжелых осложнений, которые могут угрожать жизни матери и будущего ребенка, поэтому очень важно проводить регулярный контроль давления в течение беременности.
Показатели АД зависят от множества факторов: общего объема циркулирующей крови, тонуса сосудов, работы сердца (например, частоты сердечных сокращений), качественных характеристик крови (вязкости и т.п.), а также от уровня и активности ряда гормонов и биологически активных веществ, производимых почками и надпочечниками, щитовидной железой и др. Кроме того, большое влияние на артериальное давление оказывает ряд внешних условий: уровень физической активности, психоэмоциональная нагрузка, величина атмосферного давления.
Учитывая, что в организме будущей мамы происходят изменения, касающиеся количества циркулирующей крови, работы сердца, изменения гормонального фона, даже при физиологически протекающей беременности артериальное давление изменяется в зависимости от ее срока.
В первом и втором триместрах АД, как правило, снижается (систолическое – на 10-15 мм рт. ст., диастолическое – на 5-15 мм рт. ст.), что обусловлено действием основного гормона беременности – прогестерона. Он оказывает на сосуды расслабляющее действие, что является необходимым условием для благоприятного роста и развития плода. По мере увеличения срока беременности нагрузка на сердечно-сосудистую систему возрастает, так как повышается объем циркулирующей крови (примерно на 40 % от исходного: в организме будущей мамы циркулирует на 2-2,5 л крови больше, чем до наступления беременности), увеличивается частота сердечных сокращений (в среднем на 15-20 уд / мин), нарастает продукция плацентарных гормонов, значительно увеличивается масса тела (к концу беременности – в норме на 10-12 кг). Это приводитк некоторому повышению уровня артериального давления , и оно становится таким, как было до беременности.
При развитии осложнений беременности давление может существенно повышаться, что несет потенциальную угрозу для женщины и будущего ребенка. Поэтому с момента постановки на учет в женскую консультацию ведется тщательный контроль за величиной и динамикой (изменением) артериального давления.
Считается, что среднестатистическим АД, которое можно считать оптимальным (то есть необходимым для жизнеобеспечения организма при минимальном риске развития сердечно-сосудистых осложнений), является уровень систолического АД 110-120 мм рт. ст., а диастолического – 70-80 мм рт. ст.
Пограничными значениями являются 130 / 85-139 / 89 мм рт. ст. Если величина артериального давления составляет 140 / 90 и выше, то данное состояние расценивается как артериальная гипертензия (патологически высокое артериальное давление).
Необходимо отметить, что среди молодых женщин нередко встречаются те, для которых обычным давлением до беременности является АД 90 / 60-100 / 70 мм рт. ст. В этих случаях правильнее ориентироваться не на абсолютные значения артериального давления, а на прирост показателей: если значения систолического давления во время беременности увеличились на 30 мм рт. ст., а диастолического – на 15 мм рт. ст., то у будущей мамы повышенное артериальное давление.
Для установления точного диагноза желательно, чтобы каждая женщина знала свой обычный уровень артериального давления, который имел место до наступления беременности.
Повышение давления при беременности
Повышенное давление у беременной является тревожным симптомом, так как может привести к серьезным осложнениям:
- Если в сосудах организма беременной давление повышается, это приводит к подобным изменениям в системе кровообращения «мать–плацента–плод». В результате сужаются сосуды матки и плаценты, а следовательно, уменьшается интенсивность кровотока и к плоду поступает меньше кислорода и питательных веществ. Данные нарушения становятся причиной фетоплацентарной недостаточности (осложнения, когда нарушается нормальное функционирование плаценты и снижается доставка к плоду кислорода, питательных веществ) и задержке внутриутробного развития плода (когда при доношенном сроке беременности рождается ребенок с низкой массой тела). Также следствием плацентарной недостаточности является угроза прерывания беременности.
- Стойкое длительное повышение артериального давления при беременности может стать причиной тяжелых нарушений в работе жизненно важных органов беременной, приводя к острой почечной или сердечной недостаточности, опасных для жизни матери и плода.
- Артериальная гипертензия у беременной может привести к преждевременной отслойке плаценты за счет повышения давления в пространстве между стенкой матки и плацентой (в норме отделение плаценты происходит после рождения плода). Преждевременная отслойка плаценты приводит к кровотечению (в тяжелых случаях – с довольно большой кровопотерей). Так как частично отделившаяся плацента не может выполнять свою функцию по обеспечению жизнедеятельности плода, развивается острая гипоксия (кислородное голодание), что представляет реальную угрозу здоровью и жизни будущего ребенка.
- Значительное повышение АД при беременности может привести к развитию тяжелых состояний – преэкламсии и эклампсии. Данные состояния являются следствиями гестоза – осложнения беременности, проявляющегося повышенным АД, наличием белка в моче и отеками. Преэклампсия – это состояние, сопровождающееся высоким артериальным давлением (200 / 120 мм рт. ст. и выше), головной болью, мельканием «мушек» перед глазами, тошнотой и рвотой, болями в подложечной области, расположенной выше пупка. Эклампсия – это приступ судорог мышц всего тела, сопровождающийся потерей сознания, остановкой дыхания.
- Одним из грозных осложнений артериальной гипертензии при беременности является кровоизлияние в мозг. Риск данного осложнения значительно повышается в потужном периоде родов, поэтому, чтобы избежать столь тяжелых последствий, при высоких цифрах АД проводится родоразрешение путем операции кесарева сечения.
- Высокое артериальное давление вызывает такие осложнения, как отслойка сетчатки или кровоизлияние в сетчатку глаза, что может привести к частичной или полной потере зрения.
Давление при беременности: причины
Причины, приводящие к повышению артериального давления у беременных , многообразны. Заболевания, сопровождающиеся повышением АД, можно условно разделить на две группы.
Первая группа – артериальная гипертензия , существовавшая до беременности. Она может быть вызвана:
- гипертонической болезнью – так называют повышенное артериальное давление , точные причины которого остаются неизвестными до настоящего времени; при этом у женщины отсутствуют заболевания, которые могли бы обусловить повышение АД (эндокринная патология, длительно текущие болезни внутренних органов);
- хроническими заболеваниями внутренних органов, сопровождающимися высоким давлением, например болезнями почек (хронический пиелонефрит, гломерулонефрит, поликистоз почек, врожденные аномалии развития почек), заболеваниями надпочечников, щитовидной железы, сахарным диабетом, патологией центральной нервной системы.
Как правило, при наличии хронической артериальной гипертензии повышенный уровень давления отмечается с ранних сроков беременности.
Вторая группа – гипертензия, развившаяся при данной беременности. К этой группе относятся гестоз и гестационная артериальная гипертензия (состояние, когда во время беременности регистрируется стабильно повышенное артериальное давление, не сопровождаемое клиническими признаками гестоза и самостоятельно проходящее после родов).

Гестоз – серьезное осложнение, развивающееся во второй половине беременности (после 20 недель), характеризующееся поражением жизненно важных органов. В случае тяжелого течения либо отсутствия адекватного лечения оно представляет опасность для жизни беременной и плода. Как было отмечено выше, гестоз проявляется триадой симптомов: отеками, появлением белка в моче и повышением АД. Нужно отметить, что для установления диагноза гестоза достаточно наличия двух из перечисленных признаков.
В редких случаях (как правило, при отсутствии наблюдения и лечения гестоза) могут развиться такие опасные осложнения, как преэклампсия и эклампсия.
Опасность гестоза заключается в том, что он может начаться с минимальными клиническими проявлениями и развиваться стремительно, что диктует необходимость тщательнейшего наблюдения за беременными с повышенным артериальным давлением.
Факторами риска повышения АД во время беременности являются:
- избыточная масса тела;
- многоплодная беременность;
- наличие артериальной гипертензии у близких родственников;
- длительно текущие заболевания внутренних органов (например, почек);
- сахарный диабет;
- повышение АД в течение предыдущих беременностей;
- первая беременность, а также возраст первородящей менее 18 или более 30 лет.
Если у будущей мамы имеется гипертоническая болезнь или хронические заболевания, сопровождающиеся повышением АД, ведение данной беременности осуществляется совместно акушером-гинекологом и терапевтом либо кардиологом.
Методы лечения, способствующие снижению артериального давления, можно разделить на немедикаментозные и медикаментозные.
К немедикаментозным методам относятся нормализация режима сна (продолжительность ночного сна не менее 9-10 часов, дневного – 1-2 часа), исключение стрессовых ситуаций и тяжелых физических нагрузок. Обязательны прогулки на свежем воздухе в спокойном темпе, отказ от вредных привычек (желательно – на этапе планирования беременности), а также диета с разумным потреблением соли (не более 5 г в сутки, что соответствует 1 ч. ложке), богатая калием (он содержится в бананах, кураге, изюме, морской капусте, печеном картофеле).
При подборе медикаментозных средств для нормализации артериального давления при беременности необходимо соблюдение двух условий: постоянный контроль АД два раза в день и отсутствие неблагоприятного влияния препарата на плод даже при длительном применении.
При периодическом незначительном повышении давления при беременности лечение начинают с назначения седативных препаратов на основе фитосредств – валерианы, пустырника, отвара пиона и т.п. В большинстве случаев эти лекарства оказываются эффективными в комплексе с немедикаментозной терапией.
При стабильно повышенном артериальном давлении обычно назначаются препараты, снижающие уровень АД. При приеме некоторых их них частота сердцебиения у плода может уменьшаться, поэтому их назначение проводится по строгим показаниям, под контролем внутриутробного состояния плода.
Чтобы избежать повышения артериального давления при беременности , нужно соблюдать несколько простых правил:
- Следует обеспечить нормальную продолжительность сна – ночью не менее 8-9 часов. Желателен послеобеденный отдых в течение 1-2 часов.
- Необходимо избегать эмоциональных и физических перегрузок; если они возможны на работе, надо временно снизить нагрузку (перейти на более легкий труд).
- Умеренная физическая активность (пешие прогулки на свежем воздухе, посещения бассейна, гимнастика для беременных и т.п.) способствует улучшению кровоснабжения головного мозга и внутренних органов, благотворно влияет на эмоциональное и физическое состояние будущей мамы.
- Необходим разумный подход к организации питания во время беременности: чтобы не допустить повышения АД, необходимо исключить крепкий чай, кофе, алкоголь в любом количестве. Нужно отказаться от острой, пряной, жареной пищи, консервов и копченостей. Употребление в сутки не более 1,5 л жидкости и не более 5 г (1 ч. ложки) поваренной соли является важным моментом, способствующим поддержанию оптимального уровня давления.
- Нужно контролировать прибавку массы тела (за всю беременность она не должна составлять более 10-12 кг, а при исходном дефиците веса – более 15 кг).
- Важным моментом является контроль уровня АД на обеих руках не менее 2 раз в сутки (утром и вечером). На обеих руках давление нужно измерять потому, что регистрация разных значений АД (отличающихся на 5-10 мм рт. ст.) свидетельствует о нарушении регуляции сосудистого тонуса и является одним из ранних признаков развития гестоза.
Во время беременности будущей маме необходимо измерять кровяное давление, так как вовремя выявленные отклонения помогут уберечь женщину и её ребёнка от осложнений.
Показателем нормального давления считается 120/80, где первая цифра – систолическое, а вторая – диастолическое давление. Увеличение первого показателя на 20 и более единиц уже говорит о повышенном давлении, чего никак нельзя допускать при беременности.
Высокое давление в период вынашивания – очень тревожный признак не только для самой мамы, но и для её будущего малыша, т.к. стенки сосудов значительно сужаются, и кислород вместе с питательными веществами уже не может поступать к плоду в полном объёме, что грозит медленным его развитием. Помимо этого, повышенное давление может вызвать сильное кровотечение, что способствует преждевременному отслоению плаценты и провоцирует досрочные роды. Самым же опасным осложнением является риск развития преэклампсии — потенциально опасного состояния при беременности, которое в случае отсутствия необходимого лечения может оказаться даже смертельным.
Причины возникновения высокого давления во время беременности
- наследственность (наличие гипертонии у близких родственников);
- хронический стресс (постоянное перенапряжение и нервозность);
- изменение гормональной активности надпочечников и щитовидной железы;
- сахарный диабет;
- курение;
- алкогольная зависимость (спиртное даже в малых дозах недопустимо при беременности);
- неправильное питание (повышенное потребление солёных и копчёных продуктов);
- ожирение или избыточная масса тела;
- слабая физическая активность.
Какие общие признаки повышение давления может заметить сама женщина?
 При обнаружении у себя следующих признаков следует непременно обратиться к врачу для измерения кровяного давления:
При обнаружении у себя следующих признаков следует непременно обратиться к врачу для измерения кровяного давления:
- беспричинная головная боль;
- тошнота;
- головокружение;
- покраснение кожи на лице и груди;
- шум в ушах;
- боли в области живота.
При постоянно повышенном давлении у будущей мамы может развиться гестоз – осложнение нормально проходящей беременности. Это грозит уменьшением скорости выделения жидкости из организма, а значит, появлением отёков и белка в моче.
Лечение гипертонии во время беременности
В первую очередь, необходимо регулярно посещать врача для осуществления контроля над своим кровяным давлением.
— Доктор, обнаружив небольшое повышение давления у ожидающей малыша пациентки, чаще всего рекомендует специальное питание. Оно должно быть богатым витаминами и нужными микроэлементами с полным исключением из рациона тромбообразующих продуктов, в том числе сладкого, жирного, солёного и копчёного.
— Очень часто лечащий врач назначает умеренные физические нагрузки, прогулки на свежем воздухе, плаванье.
— В случае сильного повышения артериального давления будущей матери необходимо будет прибегнуть к лечению медикаментами, чтобы снизить риск возникновения осложнений. Препарат, его дозировка и длительность приёма доктор подбирает, основываясь на полученных результатах анализов индивидуально для каждой беременной. Среди разрешённых препаратов – нифедипин, метопролол, гидралазин . Назначенные врачом лекарства должны быть совершенно безопасны для развития плода. Нельзя забывать о списке препаратов, не разрешённых к применению во время ожидания малыша. В их числе и мочегонные средства, потому что они могут способствовать уменьшению количества циркулирующей крови и навредить тем самым нормальному кровотоку плаценты, а в конечном итоге и замедлить эмбриональное развитие. Именно поэтому нельзя самостоятельно назначать себе лечение, ведь вы теперь ответственны не только за себя.
— В том случае, если полученное амбулаторное лечение не оказало никакого эффекта и беременная страдает постоянным повышением давления, целесообразно лечь на обследование в стационар. Там будущая мама будет под постоянным контролем медицинского персонала и сможет получить квалифицированную помощь врачей.
Народные средства от повышенного давления для беременных
Следует заметить, что представленные рецепты хороши в комплексе с лечением, назначенным врачом, и панацеей не являются. Необходимо также учитывать индивидуальную непереносимость определённых компонентов, поэтому прежде, чем применять на себе средства народной медицины, посоветуйтесь с вашим терапевтом.
 Эффективно понижает артериальное давление клюква. Возьмите половину стакана ягоды, хорошенько промойте и выжмите из неё весь сок. Оставшийся после этого жмых залейте горячей водой и поставьте на медленный огонь не больше чем на 5 минут. В процеженный отвар всыпьте 3 чайных ложки манки и варите минут 10-15, не забывая помешивать. В эту массу положите 4 столовых ложки сахарного песка и после того как закипит, снимайте с огня. Взбейте в блендере полученную кашу до розоватого цвета, вливая порциями холодный клюквенный сок. Принимать по 3 ч.л. несколько раз в день.
Эффективно понижает артериальное давление клюква. Возьмите половину стакана ягоды, хорошенько промойте и выжмите из неё весь сок. Оставшийся после этого жмых залейте горячей водой и поставьте на медленный огонь не больше чем на 5 минут. В процеженный отвар всыпьте 3 чайных ложки манки и варите минут 10-15, не забывая помешивать. В эту массу положите 4 столовых ложки сахарного песка и после того как закипит, снимайте с огня. Взбейте в блендере полученную кашу до розоватого цвета, вливая порциями холодный клюквенный сок. Принимать по 3 ч.л. несколько раз в день.
Можно попробовать вполне безвредное средство для снижения давления – кукурузную крупу. Перемелите её в кофемолке до образования кукурузной муки. Полстакана полученной «пыльцы» залейте стаканом тёплой воды и дайте настояться в течение одних суток, иногда взбалтывая содержимое банки. Пить по 2 столовые ложки перед употреблением пищи.
Народные средства лучше применять с целью профилактики гипертонии, а не её лечения.



